Warum es so wichtig ist, Blut zu spenden
Häufige Fragen zur Blutspende
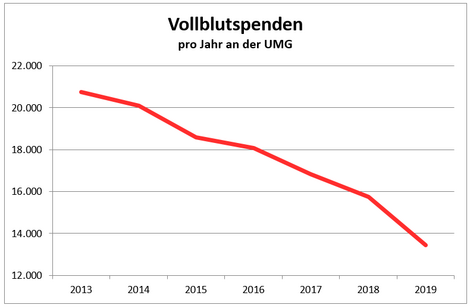
Seit einigen Jahren sinken die Blutspendezahlen in ganz Deutschland kontinuierlich – in den letzten Jahren drastisch. Viele Patient*innen sind dringend auf Produkte aus Blutspenden angewiesen.
Benötigt werden:
- die roten Blutzellen, die Erythrozyten, welche den Sauerstoff aus der Atemluft der Lunge in die Organe transportieren
- die Gerinnungszellen, die Thrombozyten
- die Gerinnungsfaktoren in der Blutflüssigkeit, dem Plasma, die zusammen mit den Thrombozyten für den Verschluss der Gefäße bei Verletzungen sorgen.
Die Bestandteile des menschlichen Blutes können bisher nicht künstlich hergestellt werden und es gibt auch keine adäquaten anderen Ersatzstoffe für ihre Funktionen.
Menschen können einen wichtigen Beitrag für ihre kranken Mitmenschen leisten, indem sie Blut spenden – nicht nur, aber gerade jetzt.
Wer darf spenden?
Grundsätzlich darf spenden, wer sich gesund fühlt. Außerdem müssen Interessierte volljährig sein und mindestens 50 kg wiegen. Vor der Spende sollte mindestens 1,5 Liter über den Tag verteilt getrunken werden. Eine leichte Mahlzeit (vorzugsweise keine Milch oder Milchprodukte) ist empfehlenswert.
Wofür werden Blutspenden gebraucht?
Blutspenden werden vor allem für die schnelle Versorgung bei schweren Unfällen oder Operationen eingesetzt, um den Verlust des eigenen Blutes auszugleichen. Unser Organismus kann zwar einen gewissen Verlust „vertragen“, aber unterhalb bestimmter Grenzwerte kann ein weiterer Abfall zu irreversiblen Schäden oder zu fortbestehenden starken Blutungen führen.
Die zweite wesentliche Gruppe sind Patient*innen mit Tumorerkrankungen oder Leukämien. Ihre Therapie (z.B. eine Chemotherapie oder Bestrahlung) kann die Blutbildung zeitweise unterdrücken, so dass sie unter Umständen wiederholt und für längere Zeit auf Blutspenden angewiesen sind.
Welche Arten gibt es, Blut zu spenden?
Die häufigste und bekannteste Art Blut zu spenden, ist die sogenannte Vollblutspende. Hierbei wird innerhalb von 5-10 Minuten etwa ein halber Liter Blut entnommen. Nach der Entnahme wird es mittels Zentrifugation in seine Bestandteile aufgeteilt. Aus den so getrennten Fraktionen entstehen drei verschiedene Komponenten:
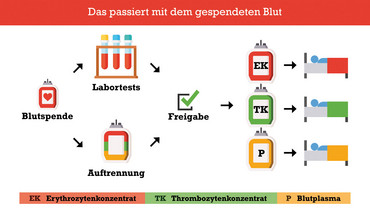
- Im Erythrozytenkonzentrat (EK) werden die Sauerstoffträger in einer Nährlösung bis zur Anwendung aufbewahrt. Bei Kühlschranktemperaturen gelagert ist es maximal 6-7 Wochen haltbar.
- Die zweite Blutkomponente ist das Plasma. In ihm sind Gerinnungsfaktoren sowie weitere Proteine und Immunfaktoren enthalten. Da es keine Zellen enthält, können Plasmen auf -30°C tiefgefroren werden und als “Gefrorenes Frischplasma“ (GFP) bis zu zwei Jahre aufbewahrt werden.
- Die dritte Fraktion besteht aus einer Mischung aus Leukozyten, den weißen Blut- und Immunzellen des Organismus, und den Thrombozyten, den Gerinnungszellen, gelöst in einem Restanteil des Plasmas. Aus dieser Zellfraktion werden durch einen weiteren Verarbeitungsschritt Thrombozytenkonzentrate (TK) hergestellt.
Leukozyten
Die Leukozyten haben bei der Vollblutspende keine therapeutische Bedeutung. Im Gegenteil: Da sie gehäuft zu Immunreaktionen und Antikörperbildungen in den Patient*innen führen, werden sie möglichst umfassend entfernt. Daher werden die zellulären Blutkomponenten, die EK und TK, am Ende ihres Herstellungsprozesses durch eine spezielle Filterfolie geleitet, in der die restlichen Leukozyten fast vollständig entfernt werden können.
Aphereseverfahren
Eine andere Form der Blutspende sind die sogenannten Aphereseverfahren, wie die Plasmapherese (Plasmaspende) oder die Thrombozytapherese (Thrombozytenspende). Hierbei wird eine Vene der spendenden Person mit einem Gerät verbunden, in der ihr Blut in kleinen Portionen von circa 200 ml ebenfalls durch Zentrifugation aufgetrennt wird.
Anschließend sammelt das Apheresegerät die jeweilige Zielfraktion in einem Beutel und führt den Rest des aufgetrennten Blutes wieder zusammen und zurück zur spendenden Person. Dieses Verfahren dauert zwar etwas länger, stellt aber eine schonendere Form der Blutspende dar, da den spendenden Personen die Erythrozyten nicht verloren gehen. Die Nachbildung von Erythrozyten dauert einige Wochen, sodass ihr Verlust bei der Vollblutspende der begrenzende Faktor für die Häufigkeit der Spendentätigkeit ist. Thrombozyten und Plasmaproteine dagegen werden innerhalb weniger Tage vom Organismus ersetzt, sodass bei dieser Art der Blutspende deutlich häufiger gespendet werden kann.
Wie wird das Blut untersucht, bevor es verabreicht wird?
Bevor die Blutspende verwendet wird, werden an Proben verschiedene Untersuchungen durchgeführt. Dies sind vor allem Antikörpertests und direkte Nachweismethoden (PCR) zum Ausschluss von Virus-Infektionen, die durch Blutprodukte übertragen werden können. Hierzu gehören Formen der Leberentzündung, die Hepatitiden A, B, C und E sowie HIV. Nur wenn diese Laborparameter negativ sind und kein Hinweis auf eine Erkrankung der spendenden Person vorliegt, können die dazugehörigen Blutprodukte für die Transfusion freigegeben werden. Außerdem wird bei jeder Blutspende die Blutgruppe bestimmt.
Wie können Plasmaspenden Corona-Erkrankten helfen?
In der UMG werden aktuell auch Plasmaspenden von Corona-genesenen Personen entnommen, um Corona-Erkrankten zu helfen. Bereits genesene Personen haben während ihrer Infektion Antikörper gegen das Virus entwickelt, die auch nach ihrer Genesung längere Zeit in ihrem Blut vorhanden sind. Von diesen Antikörpern wird erwartet, dass sie das Immunsystem von akut erkrankten Patient*innen unterstützen können, die selbst noch keine oder nicht ausreichend viele Antikörper bilden konnten. Allerdings haben nicht alle Personen, die eine Coronainfektion durchgemacht haben, genügend Antikörper, die für diese Behandlung notwendig wären. Daher werden die spendenwilligen Personen im Vorfeld hinsichtlich der Menge und Qualität ihrer Antikörper untersucht. Zudem müssen sie die allgemeinen Anforderungen für die Blutspende erfüllen.
Wo kann ich spenden?
Sie haben zwei Optionen, bei uns Blut zu spenden: Bei der Blutspende im Klinikum können Sie kostenfrei parken oder aber Sie wählen die zentrale Alternative Blutspende am Campus direkt in der Göttinger Innenstadt.
Sie sind nicht gebunden und können den Standort jederzeit wechseln.
Aktueller Hinweis: Die Blutspende am Campus ist bis Ende 2023 vorübergehend geschlossen.
Während unserer Spendezeiten können Sie ohne Termin zu uns kommen.